breast cancer Sinhala
පියයුරු පිළිකා සැත්කම් ගැන සරලව තේරුම් ගනිමු (SURGERY FOR BREAST CANCER )
පියයුරු පිළිකාවක් කියලා දැනගත්තාම, ඒක හිතට ලොකු බරක්. ඊට පස්සේ එන ලොකුම ප්රශ්නයක් තමයි “දැන් මොකද කරන්නේ? සැත්කමක් කරන්න ඕනද? මොන වගේ සැත්කමක්ද කරන්නේ?” කියන එක. හැමදාම පිළිකා රෝගීන් සමග ගැටෙන අපට මේ හැඟීම් ගැන හොද අවබෝධයක් තියෙනවා . මේ ලිපියෙන් අපි කතා කරන්නේ, පියයුරු පිළිකා සැත්කම් ගැන. මේ ගැන හොඳින් දැනුවත් වුණාම, ඔබට පුළුවන් ඔබේ වෛද්යවරයා එක්ක කතා කරලා හොඳම තීරණය ගන්න
ලංකාවේ ගොඩක් දෙනෙකුට තියෙන ප්රශ්නයක් තමයි මේ වගේ දෙයක් අනෙක් කෙනෙක් එක්ක කතා කරන්න තියෙන ලැජ්ජාව සහ බය . නමුත් මේක බය වෙන්න හෝ ලජ්ජා වෙන්න දෙයක් නෙවෙයි . පිළිකාව කියන්නේ තවත් එක ලෙඩක් විතරයි . අනික් දේ තමයි මේක ඔබේ වරදින් සිදු වෙච්ච දෙයක් නෙවේ .
අපි මේ ගැන කතා කරලා, දැනුවත් වෙලා, ශක්තිමත්ව ඉමු. ඔබේ පවුලේ අය, යාළුවෝ, සහ ඔබේ වෛද්ය කණ්ඩායම හැමෝම ඔබට ශක්තියක් වෙන්න ඉන්නවා.
ඇයි මේ පියයුරු පිළිකාවට සැත්කමක් කරන්නේ?
පියයුරු පිළිකාවට කරන ප්රධානම ප්රතිකාරයක් තමයි ශල්යකර්මය. මේකෙන් කරන්නේ පිළිකාව තියෙන කොටස හෝ සමහර වෙලාවට සම්පූර්ණ පියයුරම ඉවත් කරන එකයි. ඒ වගේම, පිළිකාව වසා ගැටිතිවලට පැතිරිලාද කියලා බලලා කිහිල්ලේ තියෙන වසා ගැටිති ඉවත් කිරීමත් මෙයට අයත් වෙනවා .බොහෝ වෙලාවට සැත්කමෙන් පස්සේ තමයි අපි ඊළඟට මොන වගේ ප්රතිකාර (රසායනික ප්රතිකාර – Chemotherapy, විකිරණ ප්රතිකාර – Radiation Therapy, හෝර්මෝන ප්රතිකාර – Hormone Therapy වගේ) කරන්න ඕනද කියලා හරියටම තීරණය කරන්නේ. ඒ කියන්නේ සැත්කම කියන්නේ රෝගය පාලනය කරන්න කරන ප්රධානම පියවරක්.
දැන් බලමු පියයුරු පිළිකාවට කරන ප්රධාන සැත්කම් මොනවාද කියලා.
1. පියයුර ඉවත් කරන ප්රධාන සැත්කම් වර්ග
මූලික වශයෙන් පියයුරු පිළිකා සැත්කම් වර්ග දෙකක් තියෙනවා. මේ දෙකේදීම පියයුරේ පිළිකා සෛල සම්පුර්ණයෙන්ම ඉවත් කිරීම සිදු කරනවා .
- පියයුර සම්පූර්ණයෙන්ම ඉවත් කිරීම (Mastectomy)
- පියයුරේ පිළිකා කොටස පමණක් ඉවත් කිරීම (Wide Local Excision / Lumpectomy)
මේ දෙකෙන් ඔබට වඩා සුදුසු කුමන සත්කමද කියලා ඔබේ වෛද්යවරයා විසින් තීරණය කරකරනවා . මේ සඳහා ඔබේ පෞද්ගලික කැමැත්ත වගේම පිළිකාවේ ප්රමාණය , පිහිටීම වගේ සාදක සැලකිල්ලට ගන්නවා
පියයුර සම්පූර්ණයෙන්ම ඉවත් කිරීම (Mastectomy)
මේ සැත්කමෙන් කරන්නේ පිළිකා සෛල තියෙන පියයුර සම්පූර්ම ඉවත් කරන එකයි. බොහෝ වෙලාවට සම්පූර්ණ පියයුරම ඉවත් කරන්න වෙන්නේ පියයුරේ කොටසක් පමණක් ඉවත් කිරීමෙන් සාර්ථක ප්රථිපල ලබාගන්න බැරි අවස්ථා වලයි . පහත දැක්වෙන්නේ එවන් අවස්ත කිහිපයක්
- පිළිකාව ලොකු නම්, හෝ පිළිකාව පියයුරේ කොටස් කිහිපයක පැතිරිලා නම්
- Wide Local Excision එකකට පස්සෙත් පිළිකා සෛල ඉතිරිව තිබෙනවා නම්(පළමු සැත්කමෙන් පස්සේ පරීක්ෂා කරලා පිළිකා සෛල සම්පූර්ණයෙන්ම ඉවත් වෙලා නැහැ කියලා දැනගත්තොත්.)
- විකිරණ ප්රතිකාර ගන්න බැරි නම් සමහර රෝගීන්ට විකිරණ ප්රතිකාර ලබාගන්න බැරි වෙන්න පුළුවන් (උදා: ගැබිනි මව්වරුන්, කලින් පපුවේ විකිරණ ප්රතිකාර ගත්ත අය වගේ).
- පියයුරේ ප්රමාණයට සාපේක්ෂව පිළිකාව ලොකු නම්: කුඩා පියයුරක ලොකු පිළිකාවක් තියෙනවා නම්, ගැටිත්ත ඉවත් කලාම පියයුරේ හැඩය අවලස්සන වෙන්න පුළුවන්.
- පිළිකා නැවත ඇතිවීමේ අවදානම වැඩිනම්. ඔබට ජානමය වශයෙන් (BRCA වගේ) පිළිකා ඇතිවීමේ අවදානම වැඩිනම්, සමහර විට පියයුරු දෙකම ඉවත් කරන්න වෙන්න පුළුවන් (Prophylactic Mastectomy).
පියයුර ඉවත් කළාට පස්සේ, ඔබට කෘතිම පියයුරක් (prosthesis) පාවිච්චි කරන්න පුළුවන්, නැත්නම් පියයුර නැවත සකස් කරන සැත්කමක් (reconstruction) කරන්න පුළුවන්. මේ ගැන අපි පස්සේ කතා කරමු.
පියයුරේ පිළිකා කොටස පමණක් ඉවත් කිරීම (Wide Local Excision / Lumpectomy)
මේ සැත්කමෙන් කරන්නේ පියයුර සම්පූර්ණයෙන් ඉවත් නොකර, පිළිකාව තියෙන කොටසත්, ඒ වටා තියෙන නිරෝගී පටක ටිකකුත් ඉවත් කරන එකයි. මේ නිසා පියයුරේ හැඩය සහ පෙනුම එලෙසම තබාගන්න පුළුවන්. මේ ආකාරයේ සැත්කමක් වඩා සුදුසු වන්නේ
- පිළිකාව කුඩා නම්: සාමාන්යයෙන් සෙන්ටිමීටර් 5ට වඩා අඩු නම්.
- පියයුරේ එක තැනක විතරක් පිළිකාව තියෙනවා නම්: එකකට වඩා වැඩි තැන්වල පිළිකාව පැතිරිලා නැතිනම්.
- සැත්කමෙන් පස්සේ විකිරණ ප්රතිකාර ගන්න පුළුවන් නම්: මේ සැත්කමෙන් පසු සාමාන්යයෙන් ඉතිරිව තිබෙන පියයුරු පටක වලට විකිරණ ප්රතිකාර අවශ්ය වෙනවා. ඒකෙන් කරන්නේ පුංචි පිළිකා සෛල හෝ නැවත ඇතිවීමක් වළක්වන එකයි.
මේ සැත්කමේ ලොකුම වාසිය තමයි පියයුරේ හැඩය රකින එක. ඒ නිසා ශරීර ප්රතිරූපයට (Body Image) සහ මානසිකත්වයට ඇතිවන බලපෑම අඩුයි.
2. වසා ගැටිති පරීක්ෂා කිරීමේ සැත්කම (Axillary Surgery)
පියයුරු පිළිකාව වසා ගැටිතිවලට පැතිරිලාද කියලා බලන එක ගොඩක් වැදගත්. මොකද, මේකෙන් අපේ රෝගයේ අවධිය (stage) සහ ඊළඟට කරන්න ඕන ප්රතිකාර ගැන තීරණය කරන්න පුළුවන්. කිහිල්ලේ තියෙන වසා ගැටිති පරීක්ෂා කරන්න ක්රම දෙකක් තියෙනවා.
1. සෙන්ටිනල් වසා ගැටිති පරීක්ෂාව (Sentinel Lymph Node Biopsy – SLNB)
මේක සිදු කරන්නේ වස ගැටිති වලට පිළිකාව පැතිරී නැති බව මුලින් තහවුරු කර ගත රෝගීන්ටයි . මේකෙන් කරන්නේ, පිළිකාව මුලින්ම පැතිරෙන්න පුළුවන් කිහිල්ලේ තියෙන “මුර” වසා ගැටිති එකක් හෝ කිහිපයක් විතරක් ඉවත් කරලා පරීක්ෂා කරන එකයි. මේ සඳහා සැත්කමට කලින් විශේෂ වර්ණකයක් (dye) හෝ රේඩියෝ-ක්රියාකාරී ද්රව්යයක් පියයුරට එන්නත් කරනවා.
මේකෙන් අනවශ්ය විදියට වසා ගැටිති ගොඩක් ඉවත් කරන එක වළක්වා ගන්න පුළුවන්. ඒකෙන් වසා ඉදිමීම (Lymphedema) වගේ අතුරු ආබාධ ඇතිවීමේ අවදානම ගොඩක් අඩු වෙනවා.
2.කිහිල්ලේ වසා ගැටිති සම්පූර්ණයෙන්ම ඉවත් කිරීම (Axillary Lymph Node Dissection – ALND)
- මේ සැත්කමෙන් කරන්නේ කිහිල්ලේ තියෙන වසා ගැටිති සියල්ල (සාමාන්යයෙන් 10-20ක් පමණ) ඉවත් කරන එකයි.
- මෙය ප්රධාන වශයෙන් සිදු කරන්නේ
- සෙන්ටිනල් වසා ගැටිති පරීක්ෂාවේදී පිළිකා සෛල තියෙනවා කියලා දැනගත්තොත්.
- මුලින්ම පරීක්ෂා කරනකොටම වසා ගැටිතිවලට පිළිකාව පැතිරිලා තියෙනවා කියලා දැනගත්තොත්.
- මේ සැත්කමෙන් පස්සේ වසා ඉදිමීම (Lymphedema) වගේ අතුරු ආබාධ ඇතිවීමේ අවදානම වැඩියි.
3. පියයුර නැවත සකස් කිරීමේ සැත්කම් (Breast Reconstruction Surgery)
Mastectomy එකකින් පස්සේ පියයුර නැතිවීමෙන් කාන්තාවකට මානසිකව විශාල බලපෑමක් ඇතිවෙන්න පුළුවන්. පියයුර නැවත සකස් කිරීමේ සැත්කම් වලින් කරන්නේ ඔබේ ශරීරයේ කොටසක් හෝ කෘතිම පටක (implants) භාවිතයෙන් පියයුරක් නිර්මාණය කරන එකයි. මේක ඔබට පුළුවන් ශල්යකර්මය කරන වෙලාවෙම කරන්න (Immediate reconstruction), නැත්නම් පස්සේ කාලෙකදී කරන්න (Delayed reconstruction).
ඉම්ප්ලාන්ට් (Implants) භාවිතයෙන් පියයුර නැවත සකස් කිරීම
මේක තමයි ලෝකයේ වැඩිපුරම ජනප්රිය ක්රමය. මේකෙන් කරන්නේ සිලිකොන් ජෙල් හෝ සේලයින් වලින් පුරවන ලද විශේෂ මෘදු බැලුනයක් වැනි දෙයක් පියයුරේ මාංශ පේශි යටින් හෝ ඉහළින් තැන්පත් කරන එකයි.
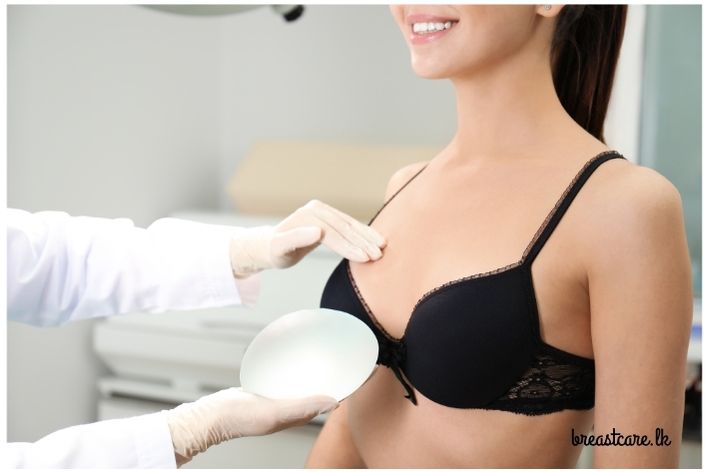
සමහර වෙලාවට ශල්යකර්මයෙන් පස්සේ ටිෂූ එක්ස්පෑන්ඩර් (Tissue Expander) එකක් තැන්පත් කරනවා. මේකෙන් කරන්නේ සම සහ මාංශ පේශි ටික ටික දිග ඇරලා, ඉම්ප්ලාන්ට් එකට අවශ්ය ඉඩ හදන එකයි. මේක සාපේක්ෂව සරල සැත්කමක්. සුවවෙන කාලයත් අඩුයි. අනවශ්ය කැළැල් ඇතිවෙන්නේ නැහැ. මේවා කාලයක් ගියාම වෙනස් කරන්න සිදුවෙන්න පුළුවන්. සමහර වෙලාවට ශරීරය මේවාට ප්රතික්රියා දක්වන්න පුළුවන්.
ඔබේම පටක භාවිතයෙන් පියයුර නැවත සකස් කිරීම (Flap Reconstruction / Autologous Reconstruction)
මේකෙන් කරන්නේ ඔබේ ශරීරයේ වෙනත් තැනක (බඩෙන්, පිටෙන්, හෝ තට්ටම් වලින්) තියෙන සම, මේදය, සහ සමහර වෙලාවට මාංශ පේශිත් අරගෙන, ඒකෙන් අලුත් පියයුරක් නිර්මාණය කරන එකයි.
TRAM Flap: මේකෙන් කරන්නේ බඩේ මාංශ පේශි සහ පටක අරගෙන පියයුරක් හදන එකයි. මේකෙන් අලුතින් හදන පියයුරට පියයුරට ස්වාභාවික බව ලැබෙනවා.
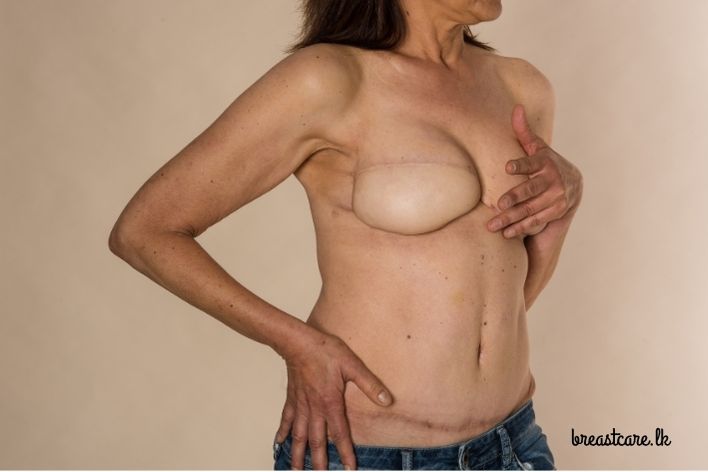
DIEP Flap: මේකත් බඩේ පටක වලින්ම කරන දෙයක්. හැබැයි මේකේදී මාංශ පේශි අයින් කරන්නේ නැති නිසා, සුවවීමේ කාලය අඩුයි
Latissimus Dorsi Flap: මේකෙන් කරන්නේ පිටේ තියෙන මාංශ පේශියක් සහ සම අරගෙන පියයුරක් හදන එකයි. මේ ක්රමයෙන් පිටේ සුළු කැළලක් ඇති වෙනවා.
වාසි: මේකෙන් හදන පියයුර ඔබේ ශරීරයේම කොටසක් නිසා, එය ස්වාභාවික පෙනුමක් සහ ස්පර්ශයක් ලබා දෙනවා. බර වැඩි වුණොත්, මේ පියයුරත් වැඩි වෙනවා, අඩු වුණොත් අඩු වෙනවා. දිගු කාලීනව මේවා ඉම්ප්ලාන්ට් වලට වඩා හොඳ ප්රතිඵල පෙන්වනවා.
අවාසි: මේ සැත්කම් ටිකක් සංකීර්ණයි. සුවවීමේ කාලය වැඩියි. ශරීරයේ තවත් තැනක කැළලක් ඇති වෙනවා.
සැත්කමෙන් පස්සේ මතක තියාගන්න ඕන දේවල්
සැත්කමෙන් පස්සේ ඔබට වේදනාව, අපහසුතාව, ඉදිමීම, සහ තැලීම් ඇතිවෙන්න පුළුවන්. ඒක සාමාන්ය දෙයක්. මේ ගැන කලින් දැනගෙන ඉන්න එකෙන් ඔබට සුවය ලබන කාලය පහසුවෙන් ගත කරන්න පුළුවන්.
- වේදනා පාලනය: ඔබට දෙන වේදනා නාශක හරියටම ගන්න. වේදනාව පාලනය කිරීම ඉක්මනින් සුවය ලැබීමට ඉතා වැදගත්.
- තුවාල සත්කාර: තුවාලය පිරිසිදුව තබාගෙන, ආසාදන ඇති නොවීමට වගබලා ගන්න. තුවාලය වටේ රතු වීමක්, සැරව, හෝ උණක් වගේ දෙයක් දැනෙනවා නම් වහාම වෛද්යවරයාට කියන්න.
- ව්යායාම: ඔබේ වෛද්යවරයා හෝ භෞතචිකිත්සකවරයා කියන විදියටම ව්යායාම කරන්න. ඒකෙන් උරහිස තද වීම වළක්වා ගන්න පුළුවන්.
- වසා ඉදිමීම (Lymphedema): අපි කලින් කතා කරපු වසා ඉදිමීම් ගැන අවධානයෙන් ඉන්න. ඒක ඇතිවෙනවා නම්, වහාම වෛද්යවරයාට දැනුම් දෙන්න .
- මානසික සහය: සැත්කමෙන් පස්සේ මානසිකව ටිකක් අපහසු වෙන්න පුළුවන්. ඒක සාමාන්ය දෙයක්. පවුලේ අය එක්ක කතා කරන්න, නැත්නම් උපදේශකයෙක්ගේ උදව් ගන්න.
අවසාන වශයෙන්: මේ ඔබේ තීරණයයි, අපි ඔබට ශක්තියක්
පියයුරු පිළිකා සැත්කමක් ගැන තීරණය කරන එක ලේසි නැහැ. ඒක ඔබේ ජීවිතයට, ශරීරයට, සහ මානසිකත්වයට බලපාන දෙයක්. ඔබේ වෛද්යවරයා ඔබට හොඳම විකල්ප තේරුම් කර දෙනවා. ඒ හැමදේම අහගෙන ඉඳලා, ඔබේ ප්රශ්න අහන්න බය වෙන්න එපා.
- “මේ සැත්කම මට හොඳම එකද?”
- “මේකෙන් පස්සේ මගේ ජීවිතය කොහොමද වෙනස් වෙන්නේ?”
- “මගේ ශරීරයේ පෙනුමට මොකද වෙන්නේ?”
- “මට නැවත පියයුරක් හදන්න පුළුවන්ද?”
වගේ ප්රශ්න අහන්න. ඔබ මේ සටනේ තනිවෙලා නැහැ. ඔබේ පවුලේ අය, යාළුවන්, සහ වෛද්ය කණ්ඩායම ඔබට ශක්තියක් වෙන්න සූදානම්. දැනුවත් වීමෙන් සහ ධනාත්මක ආකල්පයකින්, ඔබට මේ අභියෝගය ජයගෙන නිරෝගී ජීවිතයක් ගත කරන්න පුළුවන්. අපි හැමෝම ඔබට ශක්තිය ප්රාර්ථනා කරනවා!

Dr D H Buddhika Ubayawansa (MBBS,MD(surgery) MRCS ( Edin) ) Consultant Oncological Surgeon


